张荣欣医生的科普号
- 精选 哪些患者术后需要进行辅助化疗?(结肠癌篇,基于2022年CSCO指南)
患者就诊时常常提的问题是:医生,我这个肿瘤手术之后是否还需要做化疗?我只能回答:对不起啊,现在还不能答复你这个问题。我们需要把肿瘤切除以后,根据病理结果再决定是否需要辅助化疗。下面我将目前中山大学肿瘤防治中心结肠癌术后辅助化疗决策简述如下:I期结肠癌患者手术之后预后较好,我院既往经验显示:I期结肠癌患者术后5年生存率高达90-95%,单纯手术治疗效果已经很好,无需后续继续辅助化疗,定期随访即可。II期结肠癌患者术后是否需要辅助化疗。我的回答是:无需要。单纯观察即可。美国Sargent教授2010年发表于JCO杂志的文章认为,dMMR患者不能从单药氟尿嘧啶化疗中获益。II期结肠癌普危患者建议行单药氟尿嘧啶化疗包括卡培他滨(首选)。基于IDEA研究的结果,对于高危II期结肠癌患者,首推CapOX方案联合化疗。基于MOSAIC研究的结果,对于III期结肠癌患者都应该接受辅助化疗。根据IDEA研究结果提示对于低危III期患者可以考虑4程CapOX方案化疗。对于高危III期患者考虑6个月辅助化疗(可选CapOX或FOLFOX方案)。IV期肿瘤化疗不在辅助化疗领域讨论。
 张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科1058人已读
张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科1058人已读 - 精选 结直肠癌需要完善哪些检查才能制定治疗方案(基于CSCO 2022年指南)
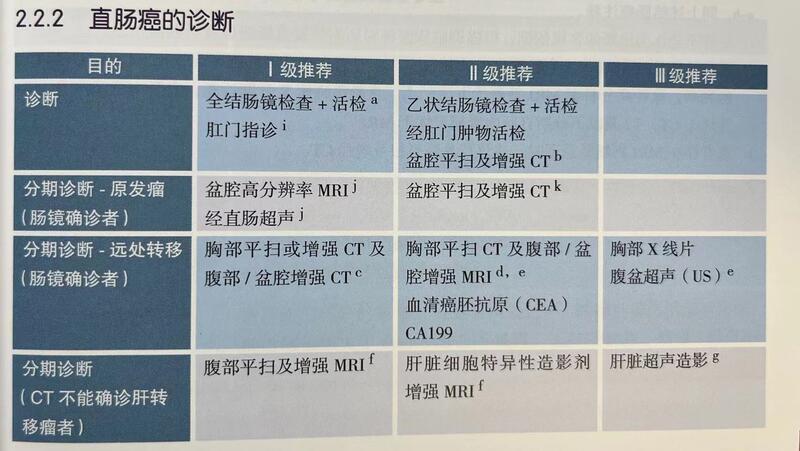
诊断了结直肠癌之后,还需要再做哪些检查?最近在门诊出诊的时候,很多患者朋友常常问:我已经做了肠镜了,病理结果也已经确诊了是肠癌了。为什么还需要做其他检查?其实这位朋友所说的问题并不是个例的问题,而是常常会有朋友问到。那么在完善了肠镜并且已经取得了病理诊断之后的患者还需要完善哪些检查呢?其实肠癌的诊断分为定性诊断和分期诊断,患者完成了肠镜检查并且取得了病理诊断之后,实际上已经完成了定性诊断。就是说我们实际上已经确认了结直肠癌的诊断了。但是分期诊断还没有完成。为什么要完成分期诊断呢,也就是说我们需要根据患者目前的临床分期来为患者制定下一步的治疗计划。比如患者没有远处转移,那么患者应该考虑接受局部治疗(手术或者放疗)或者新辅助治疗之后再接受局部治疗。下面根据患者肿瘤部位的不同来分开回答这个问题。1.直肠癌患者(肿瘤距离肛门10cm以内)对于直肠癌患者,我们除了肠镜之外,还需要完善直肠超声,盆腔磁共振以及胸腹CT检查以及肛门指诊。因为对于直肠癌的患者来说,如果没有远处转移的话,那么局部肿瘤的分期也非常重要,比如肿瘤浸润的深度、系膜内淋巴结是否肿大,侧方淋巴结有无肿大,直肠系膜筋膜是否受到肿瘤浸润(MRF)。因为这些都影响这些都会影响患者是否能够直接接受手术治疗,或者先接受新辅助放化疗、新辅助化疗之后再接受手术治疗。治疗方案的确定需要完善直肠超声、盆腔MR、胸腹部CT以及外科医生的肛门指诊来判断。2.结肠癌患者(距离肛门10cm以上)对于结肠癌患者,我们除了肠镜之外,还需要完胸腹盆CT检查以及肛门指诊。因为对于结肠癌的患者来说,如果没有远处转移的话,那么对于肿瘤的局部分期并没有像直肠癌患者一样要求那么高。所以我们只需要胸腹盆CT就能判断是否有远处转移,以及是否需要先接受新辅助化疗或者直接接受手术治疗。治疗方案的确定需要完善胸腹盆CT以及外科医生的体检和肛门指诊来判断。3.特殊类型的结直肠癌患者(MSI-H/dMMR)目前我在门诊的日常工作中,除了病理会诊之外,还会常规做MMR(错配修复蛋白)表达的免疫组化,或者行MSI(微卫星不稳定性)的检测。经过免疫组化或者pCR的方法筛选之后,如果是为dMMR(错配修复蛋白缺失),或者MSI-H(高度微卫星不稳定)患者,表明此类患者能够从Pd-1(免疫检查点抑制剂)的治疗中获益。此类患者无论分期,绝大多数都可以获得较好的疗效,甚至可以豁免手术等局部治疗。但是在接受免疫治疗之前,为了保险起见,我还是建议完善MSI检测或免疫组化(同时满足免疫组化和pCR方法的检测,可以大大降低假dMMR的概率),最好能够完成基因测序检测,以便能够保证治疗效果。参考文献CSCO结直肠癌指南 2022
 张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科1631人已读
张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科1631人已读 - 医学科普 为什么就诊时需要带着病理玻片和白片?
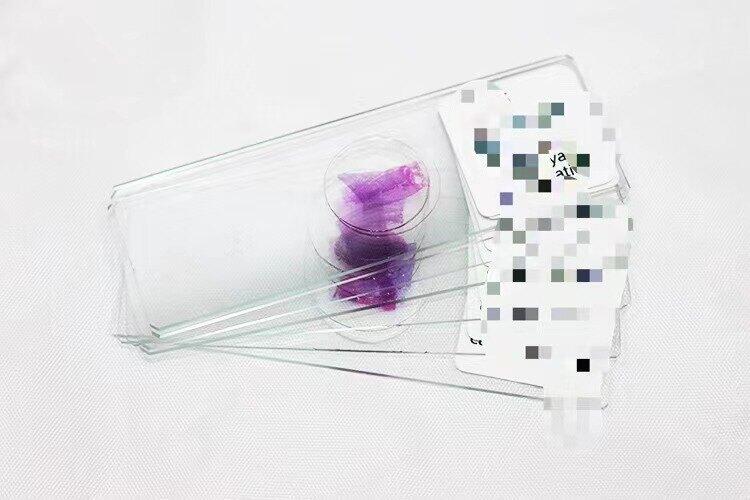
最近经常碰到患者在网上询问首次来就诊需要带什么资料啊。具体的携带资料清单我已经在上一篇文章中和大家做了详细的梳理,大家可以自行翻阅。 昨晚碰到一位患者家属特别询问了,目前已经有了纸质版的病理诊断为什么还需要带病理玻片和白片呢?下面为各位患者朋友详细说明一下这个病理会诊的问题。病理玻片不能自行带走,需要和您做肠镜的医院的病理科进行沟通,往往采取借阅的方式(可能需要交少量的押金,如100元,还回玻片后归还,部分医院要求归还拨片时,复印一份病理会诊的结果)。白片则是在病理科进行切取,往往会收取少量费用,后续不需要归还。肿瘤的诊断非常的重要,而且对于后续的治疗影响很大,也是目前诊断的金标准。对于如此重要的事情,再次确认一点都不过分。所以我们对于外院诊断的病例诊断,需要病理科的教授们再次确认。明确诊断,细化诊断类型,为我们后续的治疗和治疗方案的选择带来更多的参考信息和信心!肿瘤的治疗有很多种方法。比较主流的治疗方案包括:手术、化疗和放疗,也就是俗称的“肿瘤治疗的三驾马车”。虽然经过多年的发展,手术,化疗和放疗都有了长足的进步,但是治疗效果仍未达到能够治愈所有患者。2015年ASCO会议报道了一种新的治疗方案—免疫治疗。我们发现对于特殊类型的肠癌:MSI-H型肠癌采用免疫治疗的方案效果非常好,而且副作用小。这类患者不需要传统的“三驾马车”式的治疗,可以接受效果更好。所以我会在初诊时帮助患者完善MMR的相关检测(评估是否可以接受免疫治疗),看看是否能否接受免疫治疗,从而达到更好的治疗效果。对于晚期患者来说,化疗联合靶向药物,或者免疫治疗可能是主要的治疗方式和手段。所以单纯的10张白片做免疫组化可能略显不足。我建议患者朋友直接带20张白片进行基因检测(方便指导后续的治疗,选择药物)。如果已经在外院或者基因检测机构已经做了基因检测,可以直接把检测报告带来。所以,基于以上原因,提醒各位前来就诊的患者朋友们,带好病理玻片和10张白片,可以为您之后的诊断和治疗节约非常多的宝贵时间。
 张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科2448人已读
张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科2448人已读 - 诊前须知 首次来看诊的结直肠癌患者朋友们需要做提前做什么准备?(中山大学肿瘤医院篇)
常常在门诊碰到第一次来看诊的朋友,有时候两手空空而来,或者带了一些没有用处的发票和住院单据,对于第一次来看诊的患者朋友往往有需要返回当地医院去拿所需要的东西,耽误了时间,花费了不必要的精力和金钱,更重要的是耽误疾病的诊治。下面我来给大家做一个总结,也为第一次来看病的患者朋友做一个携带物品的清单:影像学报告:外院的CT检查,磁共振,PET-CT,超声等报告,鉴于外院检查的部位,或者清晰程度,我们也可能会要求患者行其他的影像学检查(初次就诊的患者影像学检查并不会预约很久,请放行)。PS:外院的胶片保存,切记不用卷起来,此外不用弄到油污。往往患者第一次就诊就已经有了外院的肠镜报告,通常我不会要求再次行肠镜检查了,因为肠镜过程比较痛苦(需要再次服用泻药),为了减轻患者的痛苦,我一般有外院肠镜报告的纸质版就行了(实在没有,电子版打印出来也可以)。PS:如果是外院电脑拍照下来的,记得拍一张分辨率高的图片。病理报告是非常重要的,记得要把病理报告的纸质版带来,此外最最重要的是,要记得把病理玻片带来。病理玻片长啥样?(如下图)此外更重要的是要在当地医院病理科切10张白片带来,每张厚度5μm,具体什么用处,我会在另外一篇说明。可能有的患者同时伴有其他疾病,尤其是现在高血压,糖尿病发生率很高,很多患者朋友不记得自己吃什么药物了,所以最好能把药物一起带来,给医生看看,也可以指导一下是否需要调整药物。或者其他你认为有必要给医生了解的
 张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科338人已读
张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科338人已读 - 医学科普 结肠癌患者需要做肛门指诊吗?
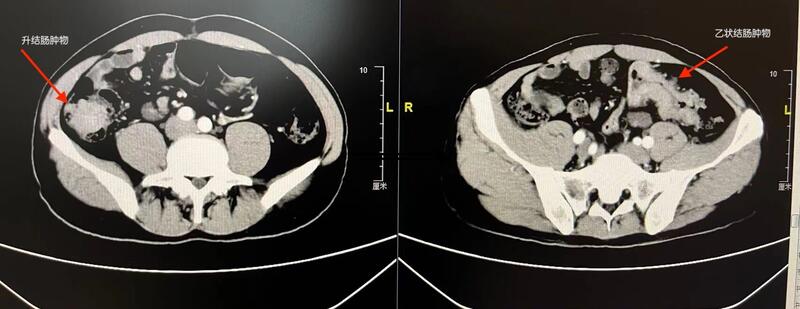
我在门诊出诊的时候,无论是初次就诊的患者或者是术后定期随访的老患者,我都会帮助患者仔细体检,其中就包括有肛门指诊。很多患者,甚至是新来的学生往往不是很理解,他们往往会发问:“张医生,您帮直肠癌的患者做肛门指诊,我很理解,但是为什么很多结肠癌的患者,您也需要帮他们做肛门指诊呢?”。我常常回答道:“这个问题问得好,我就举两个病例给你当做例子吧,我为什么会常规帮患者做肛门指诊吧”病例一:男性,34岁患者,因为“大便带血3月余”就诊当地医院,已经完善了肠镜检查,结果回报:乙状结肠菜花样肿物,内镜可以通过,其余结肠未见明显异常。当地医院的病理已经诊断为了“低分化腺癌”。说到这里可能很多朋友已经觉得这个患者定性诊断已经完成了,只要完成增强CT扫描就可以考虑是不是可以直接手术了。但是我在门诊的时候就帮患者做了一个肛门指诊,通过指诊,我发现,患者直肠内并没有病灶,但是我在患者盆底触及了一枚质硬的肿块。结合患者的病史,我强烈的怀疑患者有腹膜种植的可能。通过完善相关的检查也证实了我的猜想。完善了基因检测之后,我给患者做了FOLFOXIRI+Avastin的化疗。通过6个月的患者之后,我给患者进行了微创手术,术中也看到了治疗后改变的腹膜种植,完成了满意的“乙状结肠切除+盆底腹膜剥除+腹腔热灌注治疗”。患者术后继续完成了相应的辅助治疗之后,也取得了较好的生存。这例患者如果没有做肛门指诊就有可能漏诊盆底腹膜种植的情况,对患者后续的治疗可能带来更多不确定的因素。病例二:男性,45岁,因“左下腹痛6月余”就诊当地医院,行肠镜检查后发现“直乙交界肿物,占位一圈,肠腔狭窄,内镜不能通过”。当地医院病理结果提示:“中分化腺癌”。外院的CT结果提示:乙状结肠占位。同样这个患者我也仔细做了体检,我发现患者直肠内有一枚大小约2cm,活动度非常好的息肉,距离肛门大约1cm。此外,我仔细阅读患者的CT发现,患者除了乙状结肠之外,升结肠也有占位。完善术前检查之后,在全麻下帮助患者完成了“腹腔镜下右半结肠切除+乙状结肠切除+经肛门息肉切除术”,患者术后恢复良好,患者升结肠为I期的病变,而乙状结肠为IIa期病变,直肠息肉为良性病变。术后标本如下图。术前的仔细体检以及仔细阅读患者的影像学资料是非常重要的。临床上还有很多很多的例子都是如此,这也是一个外科医生的必备技能,也是最容易被忽视的一个环节。通过这两个病例,也希望大家认识到,所有的患者都应该进行仔细的体格检查。
 张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科409人已读
张荣欣 副主任医师 中山大学肿瘤防治中心 结直肠科409人已读





